Qu’est-ce qu’une escarre ?
Il s’agit d’une zone localisée de nécrose tissulaire ischémique, se développant lors d’une compression des tissus mous entre une proéminence osseuse et une surface externe durant une période prolongée.
Autrement dit, c’est ce qui se passe lorsque la circulation sanguine localisée sous la peau ne s’effectue plus correctement sous la pression. La diminution d’oxygène provoquée par cette absence/limitation de circulation est responsable de la dégradation des tissus et de l’apparition de l’escarre.
Identifier une escarre
Pour identifier une escarre et traiter au plus vite les causes, il faut rechercher les signes cutanés spécifiques chez le patient (rougeur persistante sur une zone d’appui).
Palpez légèrement la peau pour détecter une éventuelle réaction douloureuse :
– Si une marque blanche apparaît et se recolore en rouge : ce n’est pas une escarre.
– Si la peau reste rouge, vous êtes en présence d’une escarre de stade I.
Stades d’évolution & Zones à risques
On classe l’escarre selon son stade d’évolution :
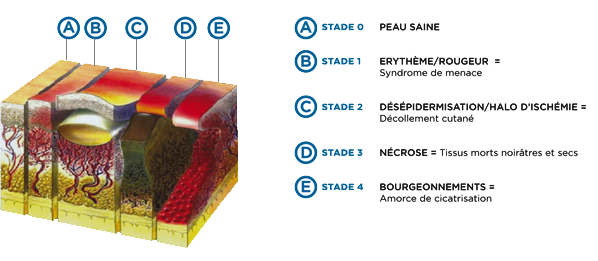
Stade I
Érythème persistant ne disparaissant pas à la pression
• Peau intacte
• Rougeur ne disparaissant pas à la pression
• Habituellement sur une proéminence osseuse
• Blanchiment parfois difficilement visible pour les peaux foncées.
 Stade II
Stade II
Atteinte partielle
• Perte tissulaire partielle du derme
• Ulcération peu profonde
• Lit de la plaie rouge, rosée
• Absence de fibrine
• Parfois phlyctène fermée ou ouverte remplie d’un liquide séreux clair ou sérosanguinolent.
Stade III
Perte complète de tissu cutané
• Tissu adipeux parfois visible.
• Os, tendons, muscles non exposés
• Présence de fibrine, de sous-minage ou de tunnellisations possible.
Stade IV
Perte tissulaire complète
• Exposition osseuse, tendineuse ou musculaire
• Présence de fibrine et/ou de nécrose possible.
• Sous-minages et tunnellisations…
Note : Ce sont des formes d’apparition et non des phases (stades) qui se suivent nécessairement. Cette classification tient compte du fait que dans la réalité, certaines escarres peuvent évoluer d’un stade I vers le stade IV, sans étape visible intermédiaire.
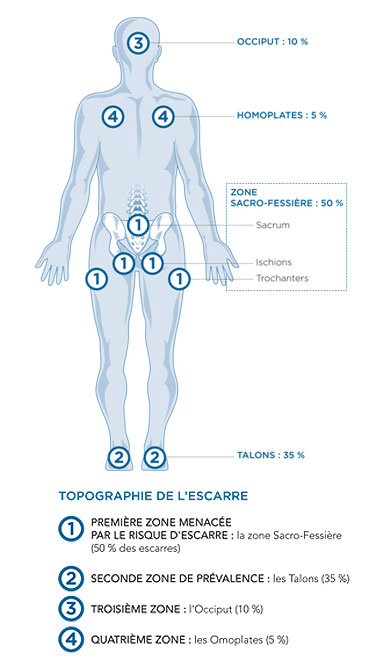
Les zones les plus fréquemment touchées sont la zone sacro-fessière, les talons, l’arrière du crâne (occiput) et les omoplates.
Évaluer le risque
Il est nécessaire de remplir l’échelle de risque :
• Lors de toute nouvelle prise en charge d’un patient
• Lorsque le patient est alité ou contraint de rester au fauteuil
• Lorsque la situation du patient s’améliore ou se détériore
Il existe 3 différentes grilles d’évaluation :
LA GRILLE DE NORTON![]()
– Particulièrement adaptée aux sujets âgés (+ de 65 ans)
– Rapide et simple à utiliser
– Plus le score est bas, plus le risque d’escarre est élevé
Téléchargement
LA GRILLE D’ÉVALUATION DE BRADEN![]()
– Adaptée à toutes les situations
– Rapide et simple à utiliser (la plus utilisée)
– Plus le score est bas, plus le risque d’escarre est élevé
Téléchargement
LA GRILLE D’ÉVALUATION DE WATERLOO![]()
– Adaptée à toutes les situations, y compris à la réanimation
– Plus complète et plus précise
– Plus le score est haut, plus le risque d’escarre est élevé
Téléchargement
Comme bien souvent, le meilleur traitement des escarres reste leur prévention.
Objectif : répartir les pressions
Les zones à risque élevé d’escarre sont les zones où les pressions exercées sur les tissus par le support et les os sont maximales.
Le rôle des supports de prévention consiste à réduire les pressions sur les zones où elles sont maximales, en répartissant les appuis de façon plus harmonieuse sur l’ensemble de la surface en contact avec le support.
Le transfert des pressions vers les zones à moindre risque permet donc une diminution des pressions maximales, et réduit par là même le risque d’escarre.
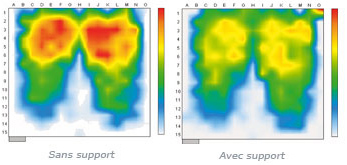
Le transfert des pressions des zones à risque vers les zones à risque moindre s’opère :
• Grâce à la souplesse et à l’élasticité du matériau.
• Par l’augmentation de la surface de contact avec le support, ce qui permet le transfert de pressions.
• Par la réduction des effets de frictions et de cisaillements.
Matériaux respirant pour lutter contre la macération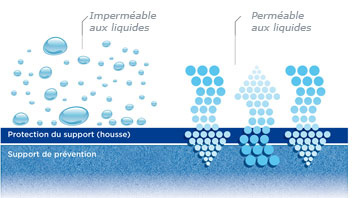
L’humidité et les effets de macération constituent un facteur majeur dans l’apparition des escarres.
Le rôle des supports de prévention est donc de permettre une ventilation et une aération optimales.
Cela se fait grâce à la « respirabilité » de la housse de protection et par la ventilation étudiée du support.
Conseils généraux
– Bien distinguer les lésions liées aux escarres des lésions liées à la macération (plus d’information à ce sujet dans la brochure ULg ci-dessous)
– Bien vérifier que rien ne traine dans le lit ou le fauteuil (miettes, livre, instrument de soin, … ) et que rien ne gêne le patient dans la mesure du possible (sondes, perfusion et autre appareillage médical)
– Attention aux plis des draps, qui peuvent suffire à traumatiser la peau
– Ne pas déplacer la personne en la faisant glisser sur son lit : utilisez un drap de transfert si besoin
– Pour la toilette : opérez par gestes doux et circulaires ; sans jamais forcer
– Hydratez les zones à risques : la peau sèche est fragile et moins tolérante aux déformations dues aux forces de pression et de cisaillement.
– Évitez les produits de soins contenant de l’alcool : ils favorisent le dessèchement cutané et fragilisent la peau
– Évitez tout changement de température brutal sur les zones à risque (bouillote, poche froide, …)
Conseils pour les personnes alitées
Équipements
Il est important de choisir un matériel adapté au patient alité et à son environnement.
1. Privilégier un lit d’hôpital électrique, pour sa capacité à modifier les points d’appui facilement.
2. Prévoir un matelas à réduction de pression. Il existe deux types :
– Statique : matelas viscoélastique
– Dynamique : matelas/surmatelas à pression alternée (électrique) à cellules d’au moins 10 cm.
3. Opter pour des coussins et systèmes de décharges supplémentaires si nécessaire.
Ils permettent de positionner le patient de façon à réaliser une mise en décharge totale ou partielle d’une zone à risque, garantissant ainsi une prévention performante et/ou une aide à la cicatrisation pour les escarres déjà constituées.
Ils corrigent les attitudes posturales vicieuses et assurent le maintien du positionnement du patient, contribuant ainsi à réduire fortement les effets de frictions et de cisaillements.
Les positions recommandées
1. POSITIONNEMENT EN SEMI-FOWLER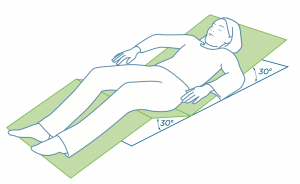
La mise en œuvre de cette technique de positionnement assure, par phénomène de transfert des appuis, une meilleure répartition des pressions au niveau des talons et de la zone sacrée, en comparaison aux autres positions de décubitus (dorsal, position semi-assise à 30° ou 60°, position assise).
Par ailleurs, elle permet une réduction importante des forces de cisaillements, dont la participation dans la genèse de l’escarre est jugée importante. Cette posture sera idéalement réalisée en relevant le dossier du lit à 30° et en utilisant le bloc de rétraction semi-fowler, auquel on associera un système de décharge de la zone talonnière, tout en ajoutant, selon les cas, des dispositifs de décharge des coudes et de l’occiput. Il est également possible de réaliser une mise en abduction des hanches.
2. POSITIONNEMENT EN SEMI-LATÉRAL À 30°
Le principe du positionnement latéral à 30° est de préserver les zones à risque (sacrum, trochanters), en reportant les pressions sur des zones à faible risque d’escarre, dépourvues de saillies osseuses et bien vascularisées (face postéro-externe du bassin).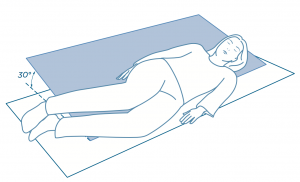 L’adjonction d’un dispositif de décharge des talons peut s’avérer complémentaire dans le cadre d’une stratégie d’aide à la prévention de niveau élevé.
L’adjonction d’un dispositif de décharge des talons peut s’avérer complémentaire dans le cadre d’une stratégie d’aide à la prévention de niveau élevé.
• Patient tourné à 30° par rapport au matelas.
• Soutenu dans le dos par des coussins avec un angle de 30°.
• Le sacrum ne touche pas le matelas.
• Jambes pliées au minimum par rapport à la hanche et au genou.
• Jambe supérieure placée derrière la jambe inférieure avec flexion de 30° par rapport à la hanche et de 35° par rapport au genou.
• Coussin placé entre les genoux.
3. POSITIONNEMENT EN DÉCUBITUS SEMI-VENTRAL À 135°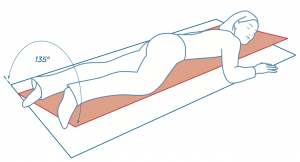
La position de décubitus semi-ventral peut être indiquée en cas d’escarre constituée en zone sacrale ou dorsale. Une décharge totale des zones d’appui favorise la cicatrisation des plaies. Cette position procure une sensation de confort du patient et induit une détente musculaire des muscles du rachis.
Elle permet l’accès aux techniques de nursing par effleurage de la partie postérieure des membres inférieurs.
4. POSITIONNEMENT EN DÉCUBITUS DORSAL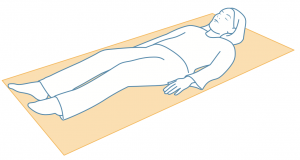
La mise en décharge totale ou partielle des talons est recommandée, et éventuellement des coudes et de l’occiput (selon les cas). Il est également possible de réaliser une mise en abduction de hanches en complément.
Conseils pour les personnes en fauteuil
POUR L’ASSISE :
• Optez pour un coussin à air ou en mousse viscoélastique
• Préférez un coussin à air si le patient s’affaisse sur lui-même. Stabilisez sa position avec des coussins additionnels si nécessaire.
POUR LE DOSSIER :
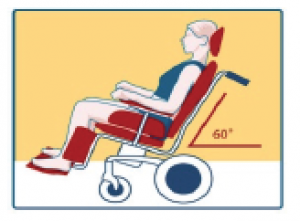 1. Privilégier un fauteuil à dossier inclinable.
1. Privilégier un fauteuil à dossier inclinable.
• Dossier du siège ou fauteuil roulant idéalement incliné selon un angle de 60°
• Libérez les talons par soutien des jambes au moyen d’une petite banquette
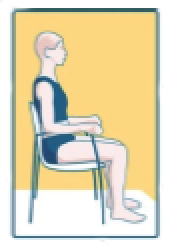 2. Si le dossier du fauteuil n’est pas inclinable
2. Si le dossier du fauteuil n’est pas inclinable
• Dos droit
• Pieds à plat au sol
Dans tous les cas, dans la mesure du possible :
– Limitez le temps passé au fauteuil
– Contrôlez et changez la position fréquemment
Des suggestions pour compléter ces listes de conseils ? Contactez-nous
Le bon choix ? Adapter au cas par cas !
Quelques citations à prendre en considération :
« Le support universel n’existe pas »
« Aucun support ne peut convenir à toutes les situations… »
« Le choix du coussin, étroitement lié à celui du fauteuil, dépend uniquement du patient, de sa pathologie, de sa morphologie et de ses facteurs de risques »
« Le choix du support n’est qu’affaire de compromis entre efficacité, confort et stabilité »
Nos solutions
Si nos solutions de prise en charge de plaies chroniques de type escarres sont déjà présentes dans la catégorie Soins infirmier, nous ne possédons pas encore de section consacrée à nos solutions de préventions et de positionnement anti-escarres.
Actuellement en construction, cette future catégorie vous présentera les solutions de la firme spécialisée en solutions anti-escarres SYSTAM ; notre fournisseur principal en la matière.
D’autres modèles (d’autres marques) viendront compléter la gamme afin de vous proposer un panel de solutions de préventions, de positionnements, mais aussi d’aide au transfert aussi complet que possible.
En attendant, vous pouvez déjà consulter leur gamme dans les catalogues .pdf suivant :
Catalogue Coussins • Catalogue Matelas • Catalogue Positionnement
Plus d’information prochainement !
Pour aller plus loin sur la thématique de l’escarre, nous vous invitons à consulter la très instructive brochure de l’Université de Liège « ESCARRES A DOMICILE : Description et prévention » – Guide pratique à l’usage des infirmier(e)s à domicile et des médecins généralistes.
source : systam.com / Brochure ULG 2012